Perawatan Tali Pusat Bayi Baru Lahir
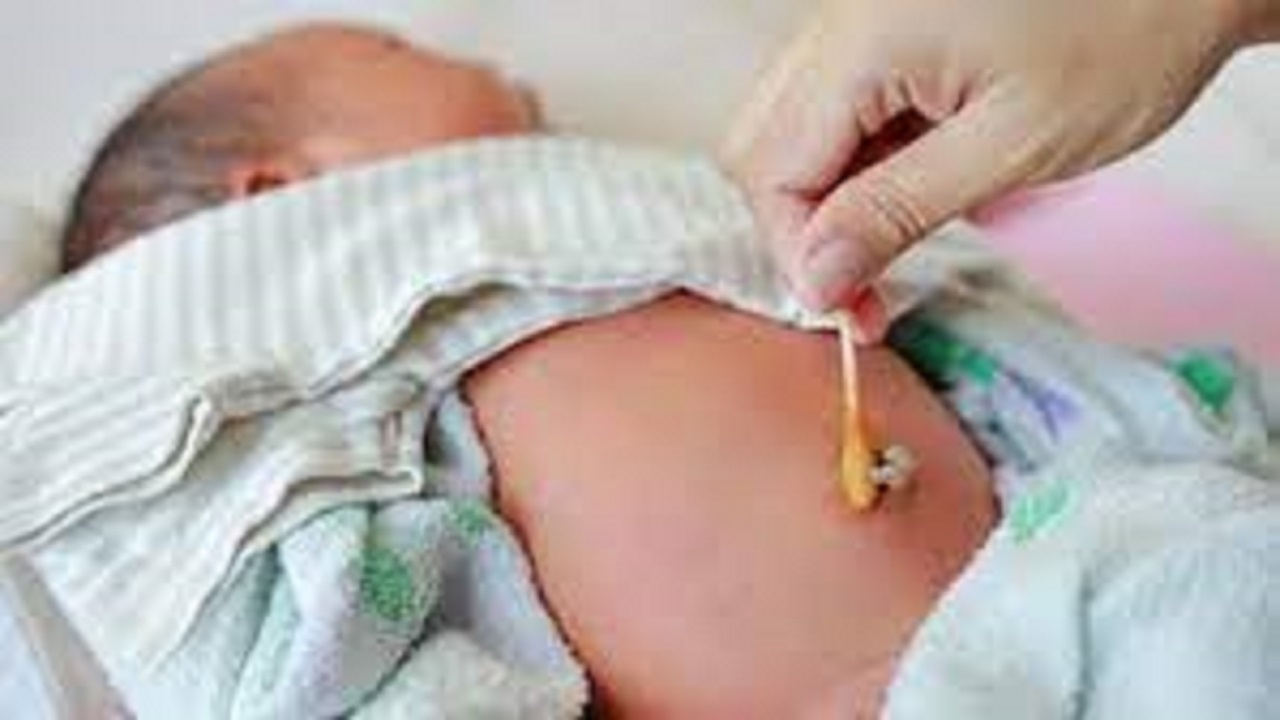
Angka kematian neonatus di Indonesia masih cukup tinggi. Salah satu penyebab kematian neoantus adalah karena infeksi neonatus. Hasil penelitian menunjukkan bahwa 33% kasus tetanus neonatal diikuti dengan adanya penyakit omphalitis dan sepsis (Blencowe et al., 2011). Omphalitis adalah infeksi lokal pada umbilicus yang terutama menyerang neonatus (Steer-Massaro, 2020). Oleh karena itu, diperlukan perawatan umbilical yang tepat untuk mencegah terjadinya omphalitis.
Beberapa penelitian telah menemukan perawatan tali pusat yang efektif. Penelitian yang dilakukan di Indonesia menunjukkan bahwa perawatan tali pusat menggunakan air susu ibu mempercepat waktu pemisahan tali pusat yaitu lebih cepat dua hari dibandingkan dengan perawatan kering (tidak ditutup kasa) dan lebih cepat empat hari dibandingkan dengan ditutup kasa. Pengolesan ASI pada umbilical juga dapat mencegah risiko terjadinya omphalitis pada bayi. ASI dioleskan pada umbilical setiap duabelas jam sampai dua hari setelah tali pusat lepas. Hasil penelitian ini menunjukkan bahwa penggunaan ASI topical merupakan cara terbaik dan tercepat untuk metode perawatan tali pusat jika dibandingkan dengan perawatan kering serta dapat mencegah terjadinya omphalitis (Kartikasari, Wijayanegara, & Syarief, 2019).
Penelitian di India juga menggunakan perawatan dengan ASI namun pada bayi premature. Penelitian ini dibagi tiga kelompok, yaitu perawatan menggunakan ASI, perawatan menggunakan chlorhexidine dan perawatan kering. ASI dan chlorhexidinde dioleskan satu kali sehari pada tali pusat sampai tali pusatnya lepas. Hasil penelitian menunjukkan bahwa perawatan tali pusat menggunakan ASI membutuhkan waktu 9 hari untuk pemisahan tali pusat, 10 hari pada perawatan kering, dan 12 hari pada perawatan menggunakan 4% chlorhexidine. Hasil penelitian juga menunjukkan bahwa tidak ada perbedaan bakteri kolonisasi pada kedua kelompok. Sehingga disimpulkan bahwa kedua metedo dapat mencegah timbulnya bakteri kolonisasi yang dapat menyebabkan infeksi pada bayi (Lyngdoh, Kaur, Kumar, Gautam, & Ghai, 2018).
Penelitian serupa juga dilakukan di Iran. Penelitian dibagi menjadi dua grup yaitu perawatan menggunakan ASI dan menggunakan chlorhexidine. ASI dan chlorhexidine dioleskan pada tali pusat setiap 12 jam. Hasil penelitian juga menunjukkan bahwa perawatan tali pusat dengan ASI membutuhkan waktu yang lebih pendek dalam pelepasan tali pusat dibandingkan dengan penggunaan chlorhexidine. Namun, pada kedua kelompok baik itu menggunakan ASI ataupun chlorhexidine tidak menunjukkan tanda-tanda infeksi. Sehingga kedua metode tersebut efektif dalam mencegah infeksi pada tali pusat(Abbaszadeh, Hajizadeh, & Jahangiri, 2016).
Berdasarkan beberapa penelitian di atas diketahui bahwa perawatan menggunakan ASI menyebabkan tali pusat terlepas lebih cepat dibandingkan metode lainnya. Namun, ASI dan penggunaan chlorhexidine mempunyai efek yang sama dalam mencegah timbulnya bakteri kolonisasi. Hal ini disebabkan karena adanya interaksi ASI dengan leukosit polimorfonuklear, adanya fotolisis enzim dan senyawa imunologi lainnya. ASI juga memiliki banyak komponen imunologi dan anti infeksi yang dapat memberikan imunitas pasif dan non spesifik (Abbaszadeh et al., 2016). ASI mempunyai kandungan IgA, IgG dan IgM sebagai anti infeksi serta mengandung unsur nonimunoglobulin seperti laktoferin dan lisoenzim yang memiliki antibakteri, antivirus atau sifat antimikroba yang juga berfungsi sebagai agen antiinflamasi (Kartikasari et al., 2019).
Chlorhexidine merupakan obat antiseptik yang mengurangi risiko infeksi, mengurangi koloni bakteri dan mempunyai keamanan yang tinggi karena kejadian resistensi yang rendah (Kheir, Mustafa, & Osman, 2015). Penelitian yang dilakukan di Bangladesh menunjukkan bahwa chlorhexidine efektif menurunkan kejadian omphalitis pada bayi. Chlorhexidine bekerja dengan mengikat dinding sel bakteri dan merusak membrane sel sehingga akan terjadi kebocoran dari sel bakteri. Chlorhexidine mempunyai spectrum luas terhadap bakteri gram positif dan negatif (Khairuzzaman et al., 2018).
Referensi
Abbaszadeh, F., Hajizadeh, Z., & Jahangiri, M. (2016). Comparing the impact of topical application of human milk and chlorhexidine on cord separation time in newborns. Pakistan Journal of Medical Sciences, 32(1), 239–243. https://doi.org/10.12669/pjms.321.8223
Blencowe, H., Cousens, S., Mullany, L. C., Lee, A. C., Kerber, K., Wall, S., … Lawn, J. E. (2011). Clean birth and postnatal care practices to reduce neonatal deaths from sepsis and tetanus: A systematic review and Delphi estimation of mortality effect. BMC Public Health, 11(SUPPL. 3). https://doi.org/10.1186/1471-2458-11-S3-S11
Kartikasari, R., Wijayanegara, H., & Syarief, O. (2019). Comparison between effectiveness of umbilical cord care using topical breast milk application and dry techniques in accelerating umbilical cord separation and preventing omphalitis. The New Indian Journal of OBGYN, 6(1), 3–10. https://doi.org/10.21276/obgyn.2019.6.1.2
Khairuzzaman, M., Mannan, M., Matin, A., Sarker, M. M. A., Sarker, N. R., Rouf, M., & Shahidullah, M. (2018). Effect of Chlorhexidine Cleansing of Umbilical Cord for Prevention of Infection. Bangladesh Journal of Infectious Diseases, 4(2), 35–39. https://doi.org/10.3329/bjid.v4i2.37683
Kheir, A. E. M., Mustafa, A. M. A., & Osman, A. A. (2015). Impact of umbilical cord cleansing with 4% chlorhexidine on rate of omphalitis and separation time among newborns in Khartoum state, Sudan. Healthcare in Low-Resource Settings, 3(1). https://doi.org/10.4081/hls.2015.4946
Lyngdoh, D., Kaur, S., Kumar, P., Gautam, V., & Ghai, S. (2018). Effect of topical application of human breast milk versus 4% chlorhexidine versus dry cord care on bacterial colonization and clinical outcomes of umbilical cord in preterm newborns. Journal of Clinical Neonatology, 7(1), 25. https://doi.org/10.4103/jcn.jcn_91_17
Steer-Massaro, C. (2020). Neonatal Omphalitis After Lotus Birth. Journal of Midwifery and Women’s Health, 65(2), 271–275. https://doi.org/10.1111/jmwh.13062