Perawatan Bayi Prematur
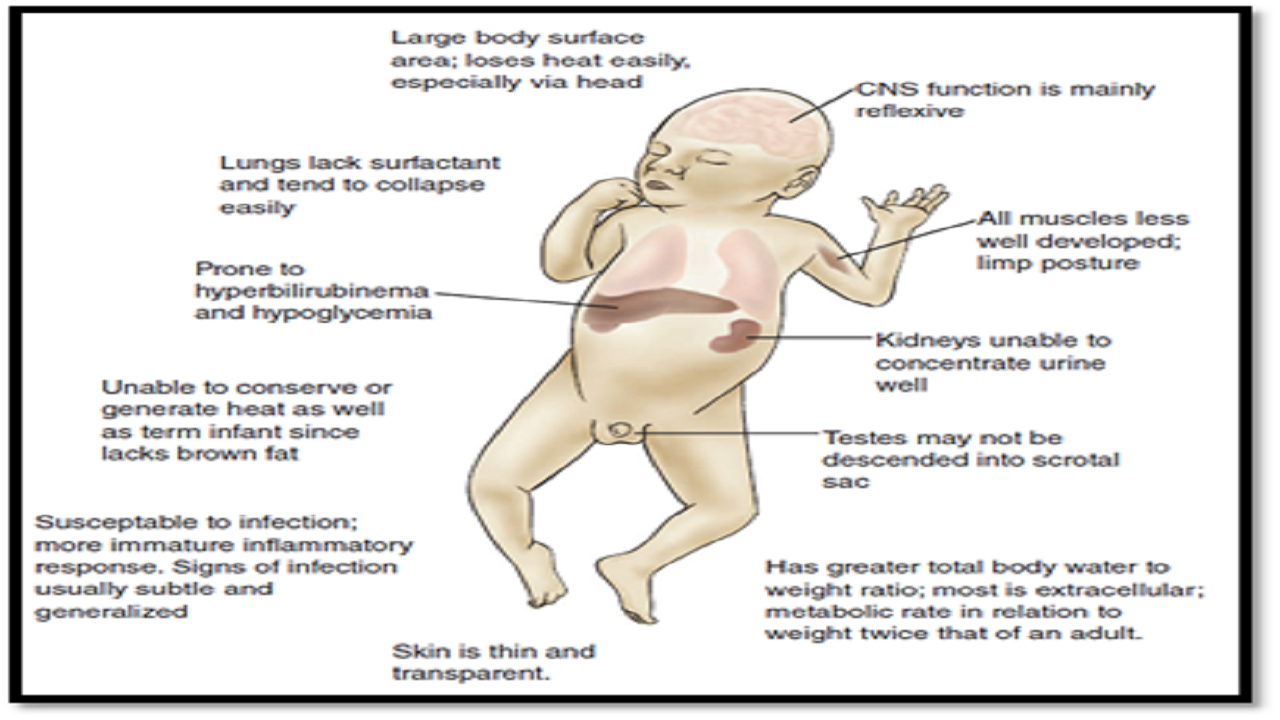
Kelahiran prematur merupakan masalah kesehatan yang sangat serius. Sepanjang tahun 2015 di seluruh dunia, ada 15 juta (lebih dari satu dari sepuluh) bayi dilahirkan prematur dan lebih dari satu juta meninggal akibat komplikasi prematur (WHO, 2018). Lebih dari 60% kelahiran prematur terjadi di Afrika dan Asia Selatan. Angka kelahiran bayi prematur di Indonesia juga berada pada angka yang tinggi yaitu sekitar 675.700 per tahun, dan secara urutan dunia negara Indonesia adalah negara kelima tertinggi (WHO, 2018).
Bayi prematur memiliki risiko tinggi terhadap morbiditas dan mortalitas dikarenakan fungsi organ yang belum sempurna. Tingkat kematian pada neonatal dan bayi dapat dikurangi dengan meningkatkan perawatan yang berkualitas selama masa kehamilan, proses persalinan dan perawatan bayi dengan prematur. Bayi yang bertahan hidup juga sering memiliki masalah kesehatan yang berdampak pada kehidupan mereka seperti kecacatan, ketidakmampuan belajar serta masalah penglihatan dan pendengaran (WHO, 2018).
Bayi prematur adalah bayi yang lahir pada usia kehamilan kurang dari 37 minggu (Cao Van et al., 2018). Klasifikasi bayi prematur dapat berdasarkan berat badan atau usia. Berdasarkan berat badan, bayi prematur dikategorikan menjadi bayi berat badan lahir rendah (BBLR) bayi kurang dari 2500 gram, bayi berat lahir sangat rendah (very low birth weight / VLBW) bayi kurang dari 1500 gram, atau bayi berat lahir sangat sangat rendah (extremely low birth weught / ELBW) bayi kurang dari 1000 gram (Pott & Mandleco, 2012). Selain itu, prematur dapat dikategorikan berdasarkan usia kehamilan. Bayi yang sangat sangat prematur adalah gestasi <27 minggu (Stoelhorst, Rijken et al., 2005; dalam Potts & Mandleco, 2012), bayi yang sangat prematur adalah <32 minggu, dan bayi yang cukup prematur 32-36 minggu (Cloherty, 2008; dalam Potts & Mandleco, 2012).
Bayi prematur memiliki beberapa organ tubuh yang belum berkembang dan belum berfungsi secara sempurna. Komplikasi umum untuk bayi prematur mirip dengan bayi SGA (small for gestation age), komplikasi lain termasuk hipoglikemia, ketidakstabilan pernapasan, hipotermia, masalah neurologis, enterokolitis nekrosis (NEC) (Viswanathan et all, 2017).
Cao Van, et all (2018) mengungkapkan bahwa kinerja makan oral tidak efisien menjadi masalah utama bagi bayi prematur. Kemampuan menghisap yang belum efektif dan efisien pada bayi prematur dapat disebabkan karena ketidakmampuan oral motorik yang belum terkoordinasi dengan teratur antara gerakan menghisap-menelan-bernapas (Geddes et al. 2017). Sehingga dibutuhkan penatalaksanaan khusus oleh perawat sebagai pemberi asuhan keperawatan pada bayi prematur.
Perawatan bayi prematur banyak mendapat perhatian dari para paneliti, berbagai upaya dilakukan untuk mendapatkan perawatan terbaik yang dapat menurunkan risiko kesakitan dan kematian bayi prematur. Berikut bukti dari beberapa hasil penelitian tentang perawatan bayi prematur.
1. Kangaroo Mother Care (KMC)
Metode Kangaroo Mother Care (KMC) dapat menjaga suhu tubuh dalam rentang stabil (36,5 – 37,50C) (Potts & Mandleco, 2012) sehingga dapat menurunkan hipotermi. KMC juga dapat menurunkan mortalitas, sepsis, lama rawat dibandingkan perawatan konvensional (Morgan et al., 2018), dan mendukung keberhasilan menyusui (Potts & Mandleco, 2012). KMC merupakan prosedur yang mudah digunakan dan dapat dilakukan bersamaan pemberian terapi medis (misalnya oksigen, cairan IV) (Morgan et al., 2018).
2. Pemenuhan kebutuhan nutrisi bayi prematur dapat melalui oral feeding, enteral feeding, dan parenteral feeding.
Perbaikan sistem gastrointestinal yang belum matang dilakukan dengan memulai pemberian makanan tahap awal pada bayi prematur. Hal ini memungkinkan bayi prematur untuk mentoleransi pemberian makan yang lebih baik dan memastikan bahwa mereka mengalami lebih sedikit kemungkinan komplikasi dari pemberian parenteral (Yayan, et all., 2018).
3. Pemenuhan kebutuhan peningkatan ikatan orang tua dan bayi.
Fisher et al., (2018) meyakini bahwa mendukung ikatan ayah-bayi dan mendukung co-parenting antara ibu dan ayah bermanfaat bagi kesehatan bayi. Efek ini tampak pada peningkatan berat badan dan saturasi oksigen dan peningkatan kemampuan menyusui.
Beberapa perawatan tersebut telah terbukti efektif bagi bayi prematur sesuai dengan kriteria masing-masing. Perawatan dapat berbeda tergantung pada usia bayi prematur.
REFERENSI
Cao Van, H., Guinand, N., Damis, E., Mansbach, A. L., Poncet, A., Hummel, T., & Landis, B. N. (2018). Olfactory Stimulation May Promote Oral Feeding in Immature Newborn: A Randomized Controlled Trial. European Archives of Oto-Rhino-Laryngology, 275(1), 125–129. https://doi.org/10.1007/s00405-017-4796-0
Fisher, D., Khashu, M., Adama, E. A., Feeley, N., Garfield, C. F., Ireland, J., … van Teijlingen, E. (2018). Fathers in neonatal units: Improving infant health by supporting the baby-father bond and mother-father coparenting. Journal of Neonatal Nursing, (June). https://doi.org/10.1016/j.jnn.2018.08.007
Geddes, D. T., Chooi, K., Nancarrow, K., Hepworth, A. R., Gardner, H., & Simmer, K. (2017). Characterisation of sucking dynamics of breastfeeding preterm infants: A cross sectional study. BMC Pregnancy and Childbirth, 17(1), 1–11. https://doi.org/10.1186/s12884-017-1574-3
Morgan, M. C., Nambuya, H., Waiswa, P., Tann, C., Elbourne, D., Seeley, J., … Lawn, J. E. (2018). Kangaroo Mother Care for Clinically Unstable Neonates Weighing ≤2000 gr: Is It Feasible at A Hospital in Uganda? Journal of Global Health, Vol. 8, p. 010701. https://doi.org/10.7189/jogh.08.010701
Viswanathan, S., Merheb, R., Wen, X., Collin, M., & Groh-Wargo, S. (2017). Standardized slow enteral feeding protocol reduces necrotizing enterocolitis in micropremies. Journal of Neonatal-Perinatal Medicine, 10(2), 171–180. https://doi.org/10.3233/NPM-171680
Yayan, E. H., Kucukoglu, S., Dag, Y. S., & Karsavuran Boyraz, N. (2018). Does the Post-Feeding Position Affect Gastric Residue in Preterm Infants? 13(6), 438–443. https://doi.org/10.1089/bfm.2018.0028
DOC, PROMKES, RSMH