Mengenal Transplantasi Ginjal
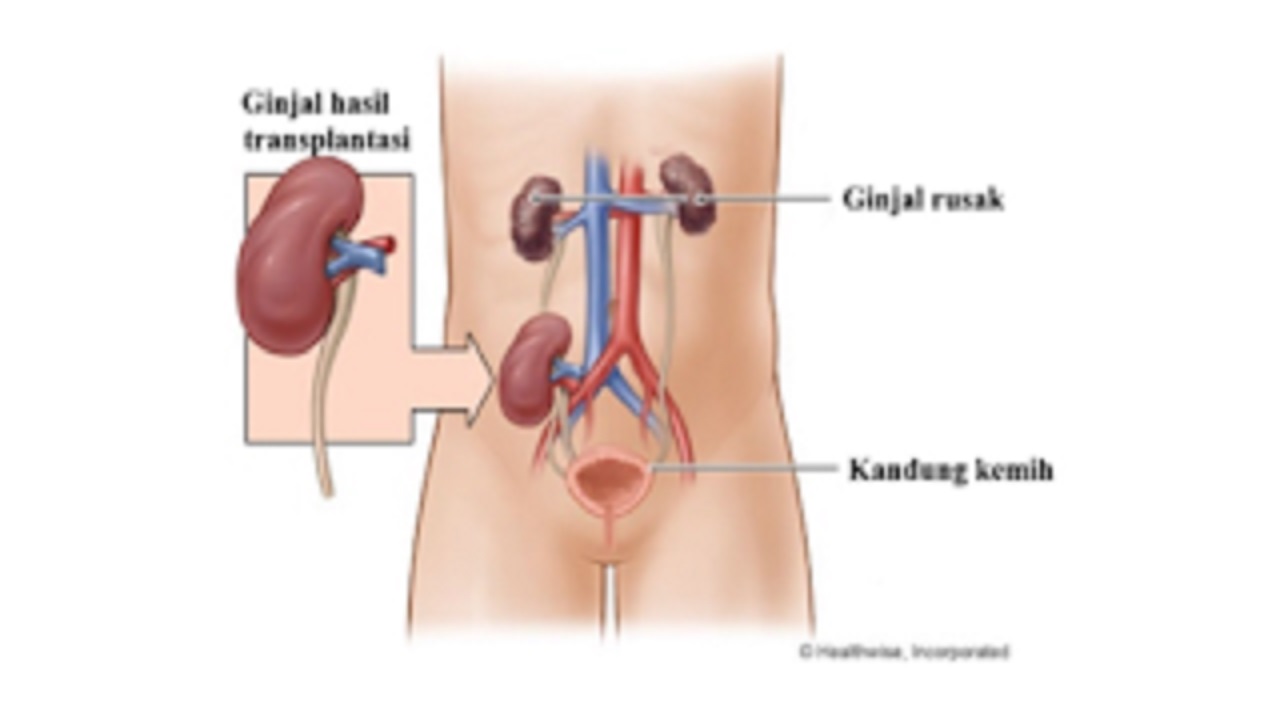
Penyakit ginjal kronis (PGK) didefinisikan sebagai penurunan fungsi ginjal ataupun laju filtrasi glomerulus (LFG) kurang dari 60 ml/menit per 1.73 m2 yang terjadi selama 3 bulan atau lebih.1 Berdasarkan data Riset Kesehatan Daerah, angka kejadian gagal ginjal kronik di Indonesia mencapai 0,38% atau sekitar lebih dari satu juta orang. Sementara itu, angka kejadian PGK di Sumatera Selatan sebesar 2,07% dari keseluruhan pasien PGK di Indonesia.2 Menurut Indonesian Renal Registry (IRR), hipertensi dan diabetes melitus merupakan dua penyakit penyerta utama pada pasien PGK yaitu sebesar 51 % dan 21%.3
Penanganan PGK terutama pada derajat berat/endstage membutuhkan terapi pengganti ginjal/Renal Replacement Therapy (RRT) seperti dialisis dan transplantasi ginjal.4 IRR melaporkan bahwa telah terjadi peningkatan jumlah penderita PGK stadium akhir yang melakukan hemodialisis meningkat dua kali lipat dari tahun sbelumnya yaitu sebanyak 66.433 penderita baru/tahun di tahun 2018.3 Pemilihan terapi pengganti ginjal di tetapkan berdasarkan tingkat kerusakan dan keluhan yang dialami oleh penderita. Transplantasi ginjal merupakan salah satu terapi pengganti ginjal selain dialysis (Continuous Renal Replacement Therapy CRRT, hemodialisa, extra corporeal, dll) dan merupakan pilihan terapi terbaik bagi mereka yang memiliki penyakit ginjal stadium akhir.5
Studi tentang transplantasi ginjal berkembang pesat selama 50 tahun terakhir. Penderita PGK stadium akhir diketahui memiliki survival rate yang lebih baik dengan melakukan transplantasi ginjal.5 Kemajuan yang terjadi dalam tindakan pembedahan, imunosupresif dan pemantauan telah meningkatkan survival allograft ginjal selama satu tahun sebesar > 95%.6 Di Amerika Serikat, sebanyak 46.164 penderita PGK yang masuk kedalam daftar tunggu tindakan transplantasi ginjal antara tahun 1991 dan 1997, diketahui angka mortalitas penerima transplantasi yaitu 68% lebih rendah dibandingkan dengan penderita yang belum mendapatkan tindakan transplantasi (waiting list) selama lebih dari 3 tahun. Pada penerima donor transplant berusia 20-39 tahun diprediksi akan hidup 17 tahun lebih lama daripada mereka yang masih menunggu tindakan transplantasi terutama pada penderita diabetes.7
Berdasarkan Konsensus Transplantasi Ginjal Indonesia oleh PERNEFRI pada tahun 2013, prosedur tindakan memiliki beberapa tahapan diantaranya (1) tahap persiapan donor dan recipient/penerima. Pada tahap ini dilakukan pemeriksaan lebih lanjut mengenai indikasi dan kontraindikasi yang di miliki oleh pendonor maupun recipient serta inform consent mengenai tindakan. (2) Tindakan operative dan (3) Monitoring dan Evaluasi Pasca Operasi.
Tahapan persiapan recipient 8,9
1. Pemeriksaan awal
a. Anamnesis, pemeriksaan fisik semua sistem dan pemeriksaan penunjang untuk menilai kondisi pasien untuk menjalani operasi dan menilai adanya kontraindikasi transplantasi.
b. Penilaian status nutrisi.
2. Penilaian untuk mencegah rejeksi akut:
a. Kompatibilitas golongan darah ABO
b. Cross match
c. Pemeriksaan tissue typing: human leucocyte antigen (HLA)
3. Pemeriksaan laboratorium khusus transplantasi
a. Virologi: Hepatitis (hepatitis B virus/HBV, hepatitis virus/HCV), cytomegalovirus (CMV), herpes simplex virus (HSV) 1 dan 2, human immunodeficiency virus (HIV)
b. Infeksi: veneral disease research laboratory (VDRL), Treponema Pallidum hemagglutination (TPHA).
4. Pemeriksaan radiologi khusus
a. Ultrasonografi (USG) abdomen
b. Digital subtraction angiography (DSA) iliaka, diupayakan terlihat gambaran arteri dan vena iliaka.
5. Pemeriksaan lain
a. Endoskopi saluran cerna
b. Pemeriksaan untuk mencari sumber infeksi sesuai organ (telinga hidung tenggorokan (THT), gigi, kebidanan), pemeriksaan akses vaskular, exit-site kateter Tenckhoff serta kultur dan tes sensitivitas dari cairan dialisat pasien peritoneal dialisis.
Pasca operasi, dilakukan monitoring dan evaluasi untuk menilai keadaan umum dan komplikasi pada awal minggu pertama seperti anuria ataupun oliguria hingga pendarahan. Penilaian fungsi graft juga penting terutama pada akhir minggu pertama, hal ini dikarenakan dapat terjadi risiko rejeksi akut dengan ditandai penurunan produksi urin ataupun peningkatan creatinine sebagai penanda evaluasi graft pada recipient. Oleh karena itu tindakan biopsy ginjal dianjurkan untuk memastikan adanya rejeksi akut yang terjadi pada penerima.8,9
Pemberian obat imunosupresan pada transplantasi ginjal diberikan untuk menghindari terjadinya penolakan pasca transplantasi. Pada terapi pemeliharaan awal berdasarkan consensus transplantasi ginjal dianjurkan pemberian kombinasi imunosupresan sebagai terapi pemeliharaan termasuk calcineurin inhibitor (CNI) dan obat antiproliferatif, dengan atau tanpa kortikosteroid. Obat golongan CNI lini pertama yang sebaiknya digunakan ialah tacrolimus.8
Berikut adalah panduan terapi pemeliharaan awal pada recipient berdasarkan konsensus transplantasi ginjal8
- Dianjurkan pemberian tacrolimus atau cyclosporin A/CsA sudah dimulai sebelum atau saat transplantasi.
- Tacrolimus diberikan mulai dengan dosis 0,15-0,3 mg/kgbb/hari, selanjutnya dosis pemeliharaan disesuaikan dengan kadar tacrolimus darah dan fungsi ginjal transplan.
- Target awal kadar tacrolimus darah: 6-8 ng/ml.
- Cyclosporin diberikan dengan dosis 4-10 mg/kgbb/hari, dosis pemeliharaan disesuaikan dengan kadar cyclosporin darah.
- Metilprednisolon 500 mg intravena selama 3 hari berturut-turut dimulai saat intraoperasi sebelum klem dilepas, kemudian dalam waktu 24 jam dan 48 jam berikutnya diberikan dengan dosis yang sama. Dosis steroid diturunkan mulai hari keempat menjadi 20 mg/hari setara prednison (metilprednisolon 16 mg/hari).
5.3.4 Dianjurkan pemakaian mycophenolate sebagai obat antiproliferatif lini pertama.
- Mycophenolate mofetil (MMF): 1000 mg diberikan dua kali sehari.
- Mycophenolic acid (MPA): 720 mg diberikan dua kali sehari.
Tacrolimus adalah agen imunosupresif yang digunakan secara klinis untuk mengurangi risiko penolakan pada pasien transplantasi pasca operasi. Akan tetapi distribusi non-selektif Tacrolimus telah dilaporkan dapat memepengaruhi beberapa organ akibat efek samping obat.10 Tacrolimus dalam pelaksanaannya sebagai terapi pasca transplantasi memiliki efek samping yang umum diantaranya nefrotoksisitas, neurotoksisitas, hepatotoksisitas, dan diabetes onset baru. Efek samping ini biasanya dipengaruhi oleh dosis pengkonsumsian yang diberikan kepada pasien.11
Tindakan transplantasi ginjal merupakan modalitas utama pada penderita PGK tahap akhir karena dapat meningkatkan angka kelangsungan hidup. pemberian obat immunosupresan dilakukan guna pemenuhan terapi tahap awal pasca operasi dan mencegah terjadinya penolakan organ cangkok.
Referensi
1. Vaidya SR, Aeddula NR. Chronic Renal Failure. 2021 Jul 16. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan–. PMID: 30571025. https://pubmed.ncbi.nlm.nih.gov/30571025/
2. Riskesdas. Laporan Nasional Riskesdas 2018 [Internet]. Badan Penelitian dan Pengembangan Kesehatan. Jakarta: Lembaga Penerbit Badan Penelitian dan Pengembangan Kesehatan; 2018. 1–628 p. Available from: http://labdata.litbang.kemkes.go.id/images/download/laporan/RKD/2018/Laporan_Nasional_RKD2018_FINAL.pdf
3. PERNEFRI. 11th Report Of Indonesian Renal Registry 2018 [Internet]. IRR. Jakarta; 2018. Available from: https://www.indonesianrenalregistry.org/data/IRR 2018.pdf
4. Fraser S, Blakeman T. Chronic kidney disease: identification and management in primary care. Pragmat Obs Res. 2016;7:21-32 https://doi.org/10.2147/POR.S97310
5. Abramyan S, Hanlon M. Kidney Transplantation. [Updated 2021 Aug 1]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan-. https://www.ncbi.nlm.nih.gov/books/NBK567755/#_NBK567755_pubdet_
6. Thongprayoon C, Hansrivijit P, Leeaphorn N, et al. Recent Advances and Clinical Outcomes of Kidney Transplantation. J Clin Med. 2020;9(4):1193. Published 2020 Apr 22. doi:10.3390/jcm9041193
7. Garcia-Garcia G, Harden P, Chapman J. The global role of kidney transplantation. Indian J Nephrol. 2012;22(2):77-82. doi:10.4103/0971-4065.97101
8. PERNEFRI. 2013. Konsensus Transplantasi Ginjal. Perhimpunan Nefrologi Indonesia Hal 1-38 https://www.pernefri.org/konsensus/Konsensus%20Transplant%20-%20Isi.pdf
9. KDIGO Clinical Practice Guideline for the Kidney Transplant Recipients. https://kdigo.org/wp-content/uploads/2018/08/KDIGO-Txp-Candidate-GL-FINAL.pdf
10. Alshamsan, A., Binkhathlan, Z., Kalam, M.A. et al. Mitigation of Tacrolimus-Associated Nephrotoxicity by PLGA Nanoparticulate Delivery Following Multiple Dosing to Mice while Maintaining its Immunosuppressive Activity. Sci Rep 10, 6675 (2020). https://doi.org/10.1038/s41598-020-63767-1
11. Vikas Y. Sacher, Pablo A. Bejarano2 dan Si M. Pham. Tacrolimus induced hepatotoxicity in a patient with bilateral lung transplant. European Society for Organ Transplantation 25 (2012) e111–e112 doi:10.1111/j.1432-2277.2012.01546.x
12. Ponziani, FR et al. Post-liver transplant intrahepatic cholestasis: etiology, clinical presentation, therapy. European Review for Medical and Pharmacological Sciences 2017; 21 : 23-36
13. Yadav, Dinesh K et al. Tacrolimus-Induced Severe Cholestasis Complicating Renal Transplantation. Renal Failure, 2013; 35(5): 735–737. DOI: 10.3109/0886022X.2013.780621
Doc, PROMKES, RSMH







