Adductor Canal Block
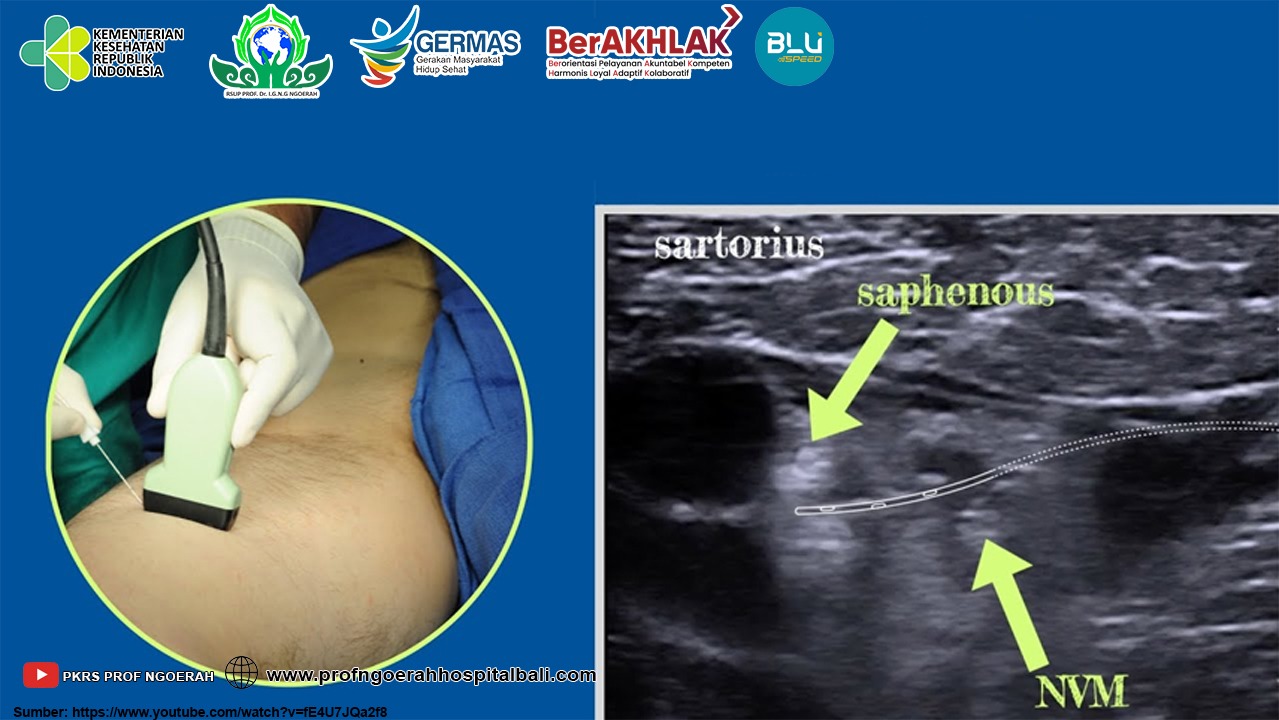
Blok kanal adduktor (ACB) adalah blok bidang interfasial yang dilakukan di paha. Ini membius beberapa cabang distal saraf femoralis termasuk saraf safena dan cabang saraf sensorik dan motorik campuran ke paha depan, dan cabang potensial dari saraf obturator. ACB digunakan untuk anestesi dan/atau analgesia untuk operasi lutut, kaki bagian bawah medial dan pergelangan kaki. Saraf saphena adalah cabang terbesar dan terpanjang dari saraf femoralis. Ini adalah saraf sensorik murni dari kaki medial distal ke lutut dan muncul dari bagian posterior saraf femoralis. Kontraindikasi relatif untuk ACB mungkin termasuk operasi di paha (yaitu, cangkok vaskular atau kulit), infeksi lokal, tumor, atau neuropati yang sudah ada sebelumnya.
Metode ACB mulai diperkenalkan dan diteliti untuk digunakan dalam penatalaksanaan nyeri pascaoperasi TKR sejak tahun 2011. Tidak seperti blokade saraf femoral, ACB lebih berpengaruh terhadap blokade saraf sensorik. Menyuntikkan anestetik lokal ke dalam lorong aduktor dapat dicapai blokade saraf saphena, cabang vastus medialis, dan cabang saraf articular obturator tanpa mengenai cabang motorik otot kuadrisep. Menjaga kekuatan otot kuadrisep femoris, pasien diharapkan dapat segera menggerakkan tungkai, mobilisasi dini dan memulai proses rehabilitasi lebih cepat, nyaman serta bebas dari rasa nyeri. Selama bertahun-tahun, Femoral Nerve Block telah dianggap sebagai blok saraf perifer utama untuk analgesia pasca operasi lutut, namun ditemukan bahwa blokade saraf ini dapat menurunkan kekuatan otot kuadrisep femoris, ?hal tersebut menyebabkan penurunan kemampuan otot penyangga paha dan lutut, menghambat mobilisasi dini, dan beberapa kasus meningkatkan risiko jatuh.
Singkatnya cara melakukan blokade ACB berikan premedikasi sedasi setelah itu dilakukan tindakan septik dan aspetik di daerah paha bagian dalam. Pemindaian dilakukan dengan USG pada bagian medial paha untuk mencari lorong aduktor yang berada di pertengahan superior anterior iliac spine dengan tulang tempurung lutut. Saat dilakukan pemindaian akan didapatkan otot sartorius yang di bawahnya, yaitu arteri femoralis dan pada bagian lateral terdapat saraf saphena. Setelah dilakukan penyuntikan obat lidokain 2@ mg, jarum stimuflex 22 G dimasukkan ke lorong tersebut dan dilakukan penyuntikan 2–3 mL larutan saline untuk memastikan letak ujung jarum tepat dalam lorong aduktor, kemudian dilakukan penyuntikan bupivakain 0,250 mL yang sudah diberi tambahan deksametason 10 mg sampai terbentuk gambaran bulan sabit di sekitar arteri femoralis.
Blockade ACB bekerja yang ditandai parestesia saat dilakukan tes pinprick atau kapas dingin di daerah lutut dan bagian medial tungkai bawah sampai dengan ujung jari dan tumit. Kadang blokade ini dapat menyebabkan kelemahan otot tungkai bawah daripada sebelumnya, seperti terasa berat saat mengangkat paha depan atau ekstensi lutut.
Komplikasi yang dapat terjadi, yaitu hematoma, tusukan pembuluh darah, cedera saraf, dan infeksi merupakan komplikasi potensial dari ACB. Karena kedekatan saraf safena ke arteri femoralis, ada risiko yang melekat pada pembuluh darah saat memajukan ujung jarum ke arah saraf. Juga, secara teori dimungkinkan untuk menempatkan ujung jarum melalui atau ke dalam satu atau lebih cabang saraf di dalam saluran adduktor. Namun, karena cabang saraf ini kecil dan mudah tergeser di jaringan lunak, risiko ini tampak rendah dalam praktik klinis.
Referensi :
Ghassemi, J., & Gray, A. T. (2015). The Adductor Canal Block. Regional Nerve Blocks in Anesthesia and Pain Therapy, 843–852. doi:10.1007/978-3-319-05131-4_63
Rasouli MR, Viscusi ER. Adductor Canal Block for Knee Surgeries: An Emerging Analgesic Technique. Arch Bone Jt Surg. 2017 May;5(3):131-132. PMID: 28656158; PMCID: PMC5466855.
Srigita E., Fuadi I., & Prihartono M.A. (2022). ?Perbandingan Adductor Canal Block dan Femoral Nerve Block dengan Kekuatan Otot Kuadrisep Femoris Pascaoperasi Total Knee Replacement. Jurnal Anestesi Perioperatif, 10(2): 107-14.







